安全&高速インプラントオペを実現する最新デジタルワークフロー|セミナー動画公開
2025年12月10日
今回 JPD(Journal of Prosthetic Dentistry)にアクセプトされた論文の内容についても解説しているセミナーが、11月24日より 1Dプレミアムにて公開されています。
本セミナーでは「安全&高速インプラントオペ」をテーマに、口腔内スキャンとデジタルワックスアップを活用した最新デジタルワークフローをもとに、
治療精度を高めつつ、チェアタイムと治療期間を短縮する実践的アプローチを詳しく解説しています。
詳細は以下の特設ページよりご覧いただけます。
▶︎ https://present.oned.jp/referral_lp_kaneyamain
なお、上記リンクからのお申し込みに限り、キャッシュバック特典をご利用いただけます。
ぜひご視聴ください。
JPD採択のデジタル補綴論文、著者用リンクから50日間無料閲覧できます
2025年12月10日
先日ご報告した、当院のデジタル補綴プロトコルに関する論文
「Immediate functional interim restoration at second-stage surgery」 が、
Elsevier の 著者用 Share Link により、
50日間無料で全文閲覧・PDFダウンロード可能 となっています。
■ 無料公開リンク(2026年1月28日まで)
👉 https://authors.elsevier.com/a/1mF4i55rY%7EILE
(2026年1月28日まで無料公開)
どなたでも自由にアクセス可能です。
PDFはページ上部にある「View PDF」ボタンからダウンロードできます。
■ 論文のポイント
本論文では、口腔内スキャナーを用いて
効率的かつ高精度にインプラント補綴を進める新しいワークフロー を紹介しています。
-
術式の再現性向上
-
チェアタイムの短縮
-
患者負担の軽減
-
デジタル補綴の精度向上
につながる、非常に実践的な内容です。
SNS・勉強会・院内共有などにもぜひご活用ください。
JPD(Journal of Prosthetic Dentistry)に論文がアクセプトされました
2025年11月19日
東京銀座デンタルクリニックでは、2022年の開院以来、
より精密で安心できる インプラント治療 の提供を目指し、
最新の デジタル補綴技術 と 生物学的治療コンセプト を統合した臨床を実践しています。
このたび、当院で開発した
二次手術時にインテリム補綴を即時装着するためのデジタルワークフロー が、
補綴学分野で世界的に最も権威のある専門誌のひとつである
The Journal of Prosthetic Dentistry(JPD/Q1ジャーナル) に正式にアクセプトされました。
JPDは

【論文内容の概要】
Immediate functional interim restoration at second-stage surgery:
A digital protocol for efficient implant restoration
今回報告したプロトコルは、
術前のcomplete-arch scan と 術中部分スキャン(IOS) をデジタルマッチングし、
osseointegration期間中に インテリム補綴を作製、
二次手術で即日装着することにより、
軟組織の形態誘導(soft-tissue conditioning) と
治療期間の短縮 を同時に実現するワークフローです。

【JPDアクセプトの意義】
✔ 世界基準の補綴プロトコルとして公式に認められたこと
JPDは GPT を発表している国際基準誌であり、
ここで採択された技術は“国際的に参照可能な新規補綴プロトコル”として認められます。
✔ デジタル補綴 × 外科のハイブリッドという新規性
本ワークフローは、
「デジタル補綴」「術中スキャン」「軟組織誘導」を
体系的に統合した点が評価されました。
✔ 当院発の技術を世界へ届ける第一歩
これまで主に講演で発信してきた内容を、
国際学術誌のエビデンスとして明確に残す ことができた意義は大変大きいです。
また、今回のアクセプトには、以下のような特筆すべき点がありました。
1. 投稿からわずか1ヶ月という異例のスピードで採択
今回の論文は、
10月1日に投稿 → 11月10日にアクセプト という
非常に短期間で採択されました。
JPD は通常 2~4ヶ月 の審査期間を要するジャーナルであり、
このスピードでの採択は 極めてまれ で、内容が非常に高く評価されたことを示しています。
2. Reviewerから「Very good technique paper」と高評価
査読者からは
“Very good technique paper.”
というコメントをいただき、
術式の新規性、臨床的有用性、デジタルワークフローの一貫性が高く評価されました。
これは臨床技術論文(Dental Technique)として最高レベルの評価に相当します。
3. 編集長自ら文体を修正(Rosenstiel edit)
Editor-in-Chief である Dr. Stephen F. Rosenstiel が、
論文の Techniqueセクションを自ら全面的に校正し、
文体の統一や技術説明の流れを整えてくださった ことも非常に印象的でした。
JPDの編集長がここまで直接手を入れるのは希少であり、
本論文が “国際的に参照されるべき手技” と判断されたことの証でもあります。
【次回予告:現在投稿準備中の内容】
今回のJPD論文を出発点として、
以下の“続編”および“別シリーズ”の論文投稿を準備しています。
1. 第二弾:ブリッジ症例・無歯顎症例への応用編(投稿準備中)
今回のデジタルプロトコルを
補綴形態・咬合再現・支台間のマッチングなど、
一段階高度なケースにおける精度検証を行っています。
2. 別シリーズ:GBR・サイナスリフトの革新的アプローチ(投稿準備中)
本デジタル補綴シリーズとは別に、
当院独自で改良を重ねてきた以下の外科手技についても論文化を進めています。
-
Physiological GBR(生物学的再生を最大化する新概念)
-
Crestal approach sinus lift の改良法
-
PRF × titanium mesh の組み合わせによる再生最適化
外科・再生・デジタルを統合した新しい臨床体系として
国際誌への投稿準備を進めています。
【今後の展望】
当院では、
臨床で得た知見を学術的に体系化し、世界へ発信する姿勢 を大切にしています。
今後も、インプラント補綴・GBR・サイナスリフトをはじめとする領域で、
臨床と研究を往復しながらアップデートを続け、
歯科医療の発展に貢献してまいります。
デジタル技術を活用した新しいインプラント補綴法をJPDに投稿しました
2025年9月28日
東京銀座デンタルクリニックは、2022年の開院以来、非常に多くのインプラント患者さまにご来院いただいております。日々の臨床の中で、より精度の高い、より安心できる治療を目指して取り組んでおります。
その一環として、このたび当院で行っている デジタル技術を活用した新しいインプラント補綴方法 を、国際的に権威ある学術誌 The Journal of Prosthetic Dentistry (JPD) に投稿いたしました。現在、査読結果を待っている段階です。
私はこれまで、インプラント治療に関する講演やセミナーを多数行い、世界大会(World Meeting)ではライブオペを含めて4回登壇してきました。これまでは主に講演を通じて新しい術式を発信してきましたが、今後は学術誌への論文投稿も積極的に行い、当院で改良した術式を世界へ広く届けていきたいと考えています。
現在、GBR法やサイナスリフトに関しても、当院独自に改良を加えた術式について論文を執筆中です。これからも、臨床現場で得られた知見や改良点を積極的に学術的に発表し、世界の歯科医療の発展に貢献してまいります。
デジタル技術を応用したインプラント治療
2024年8月10日
近年、デジタル技術の進化は目覚ましく、インプラント治療にも幅広く応用されるようになってきました。特に、口腔内スキャナーを用いた光学印象法は、従来の印象材(シリコンなど)を使用した印象法に比べ、多くの利点があります。
先日、OSSTEM Japan Meeting 2024東京での講演内容がYouTubeにアップロードされました。
OSSTEM MEETING 2024 Tokyo
デジタル技術を取り入れた当院のインプラント治療について詳しく解説していますので、ぜひご覧ください。


下顎臼歯部に短いインプラントを使用することの有用性
2024年3月31日
歯を失った患者さんにとって、インプラント治療は自然な歯の感覚を取り戻すための有効な選択肢です。しかし、特に下顎臼歯部のように骨量が少ない場所では、治療のアプローチをどのように選ぶかが重要になります。今回は、骨量が限られている状況でも効果的な解決策を提供する6mmの短いインプラントに焦点を当てた10年間の追跡研究の結果をご紹介します。
論文タイトル:
Single crown restorations supported by 6-mm implants in the resorbed posterior mandible: A 10-year prospective case series
掲載誌:Clinical Implant Dentistry and Related Research(2024年3月)
論文ページへ
研究の目的と方法
この研究では、下顎臼歯部に6mmの短いインプラントを使用して治療した場合の辺縁骨レベルの変化、インプラントと補綴物の生存率、周囲粘膜の状態、および患者の満足度を10年間にわたって追跡しました。
対象は、下顎の小臼歯または大臼歯を欠損しており、最低でも幅6mm、歯槽頂から下歯槽神経までの高さが8mmの骨量を持つ21人の患者でした。各患者には1本以上の6mmインプラントが埋め込まれました。3ヶ月後、これらのインプラントはカスタムメイドのチタン製アバットメントとセメント固定式のジルコニアベースの上部構造で修復されました。治療後12ヶ月、60ヶ月、120ヶ月に臨床検査とレントゲンデータが評価され、患者は治療前と治療後の満足度をアンケートで評価しました。
結果の概要
計31本のインプラントが埋め込まれ、生存率は100%でした。10年間の平均辺縁骨損失はわずか0.18mmであり、プラーク、歯石、歯肉、出血指数のスコアも低く、ポケット探針深度の平均も小さかったです。患者の満足度は非常に高かったです。
結論と意義
この研究は、骨吸収が著しい下顎臼歯部に6mmの短いインプラントを使用することで、良好な結果が得られることを示しました。これは、骨造成手術の回数、治療時間、及び合併症のリスクを減少させる短いインプラントの利点を再確認するものです。短いインプラントは、骨量が限られている場合でも、信頼性の高い治療オプションであることが示されました。治療計画を立てる際には、このようなデータが役立つでしょう。患者さんが自身の状況やニーズに最も合った治療方法を選択するために、歯科専門医との相談をお勧めします。
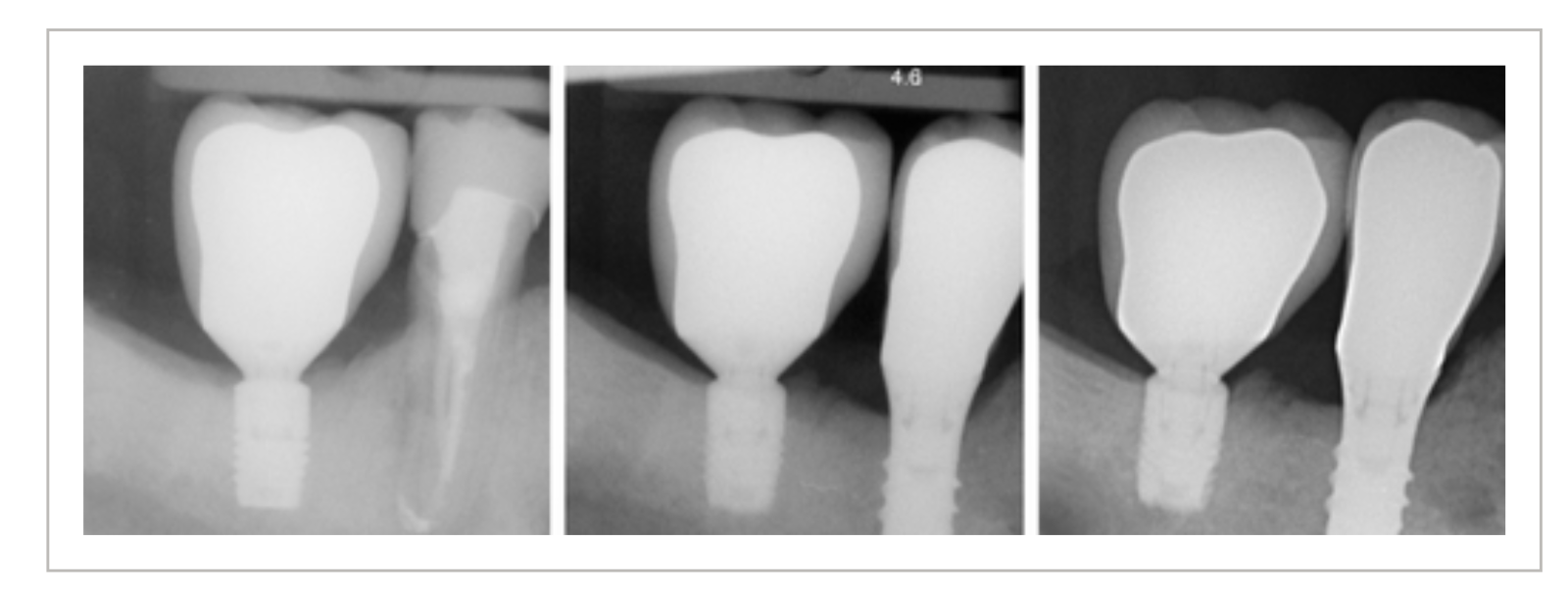
論文中のFigure:
一本の欠損した奥歯を補う治療法が脳活動に及ぼす影響 – 最新の臨床研究から
2024年3月22日
当院は患者様の健康と笑顔を取り戻すために、最先端のインプラント治療に専念しています。この度、下顎大臼歯を一本失った患者様に対して行われた、異なる3種類の治療法とその脳活動への影響を比較検討した興味深い研究結果が発表されました。この研究は、治療を検討中の患者様や、インプラント治療を学びたい歯科関係者にとって非常に価値のある情報です。そこで、本記事ではその研究内容をわかりやすく解説します。
Comparative Effect of Rehabilitation with Three Different Treatment Modalities for a Single Missing Molar on Brain Activity-A Prospective Clinical Study
Int J Prosthodont(2023年)
論文ページへ
研究の目的と方法
本研究の目的は、一本の下顎大臼歯を失った患者様が、取り外し可能な入れ歯、ブリッジ、あるいはインプラントで治療した際の脳活動の変化を比較することでした。
参加した24名の患者様は、まず入れ歯を装着し、その後一部はインプラント治療を、もう一部はブリッジ治療を受けました。治療前、入れ歯装着後、そしてブリッジまたはインプラント治療後の3フェーズにおいて、安静時およびガム咀嚼後の脳波(EEG)を測定しました。
研究結果
治療前後の脳波の変化を比較した結果、インプラント治療を受けたグループは、他の治療法を受けたグループと比較して脳活動が最も促進されました。
結論
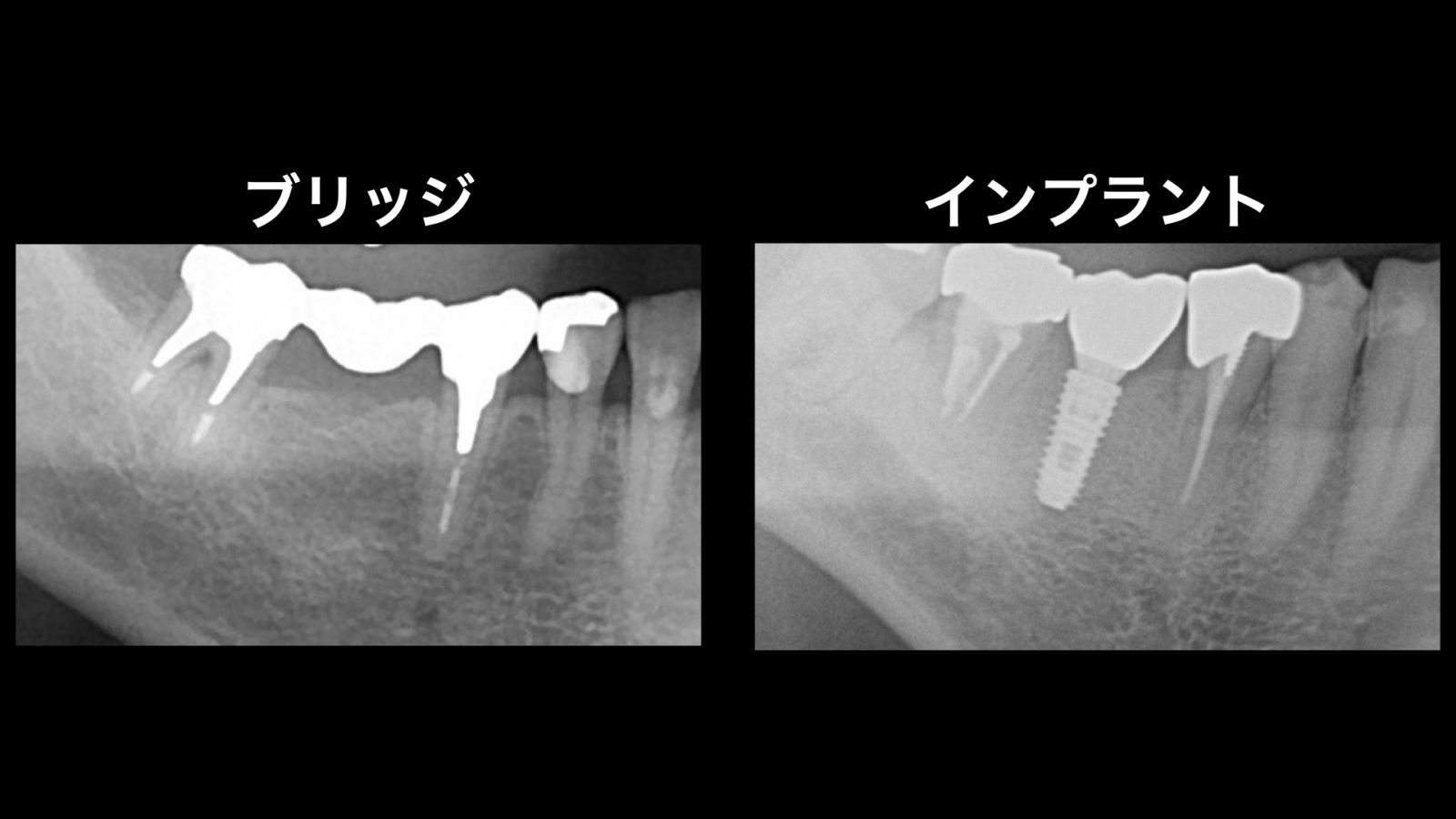
この研究は、一本の奥歯を失った患者様に対するインプラント治療が脳活動を向上させることを科学的に証明しました。一歯欠損に対するインプラント治療の最大の利点は、残存歯への負担を減らし、これを保護することにあります。
インプラントが残存歯を保護することを示した有名な論文
しかし、この研究によって、インプラント治療が患者様の生活の質を向上させる可能性も示唆されました。当クリニックでは、このような最新の研究結果をもとに、患者様一人ひとりに最適な治療計画をご提案しています。インプラント治療に関するご質問やご相談があれば、どうぞお気軽にお問い合わせください。
抜歯後のインプラント埋入時期
2024年3月11日
インプラント治療をご検討の皆さま、そして歯科関係者の方々へ向けて、インプラント治療における最適な埋入時期についての新たな研究成果をご紹介します。
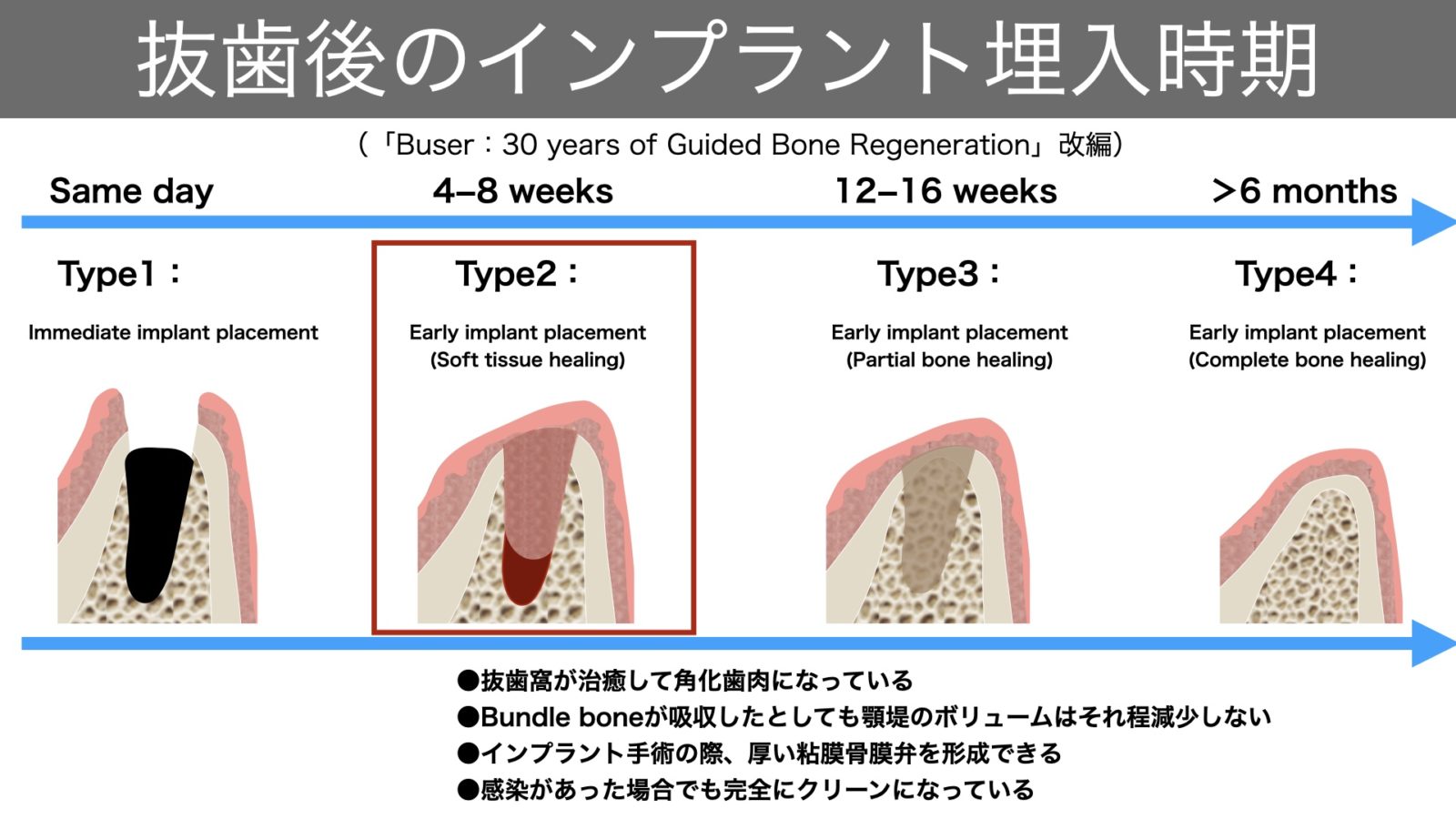
インプラント治療計画において重要なのは、インプラントを埋入する「最適なタイミング」を見極めることです。このタイミングは、患者さん一人ひとりの具体的な状況や希望に基づいて決定されるべきで、4つの時期に分けて考えられます。それぞれの時期には、独自のメリットとデメリットがあります。
中でも、インプラント治療の先駆者であるBuser氏らによって特に推奨されているのが、「タイプ2(early implant placement):抜歯後1〜2ヶ月」の時期です。
30 Years of Guided Bone Regeneration (GBR), 3rd Edition
最新の研究によれば、この時期にインプラントを埋入することで、抜歯窩に存在する未石灰化の基質を活用し、将来的に優れた骨結合を促すことが可能であることが示されています。
この発見は、タイプ2の時期にインプラントを埋入することが、骨造成(GBR)を伴う方法と同等に効果的であることを示しています。
Flapless early implant placement into the uncalcified provisional matrix—Does it lead to osseointegration of the implant? A preclinical study
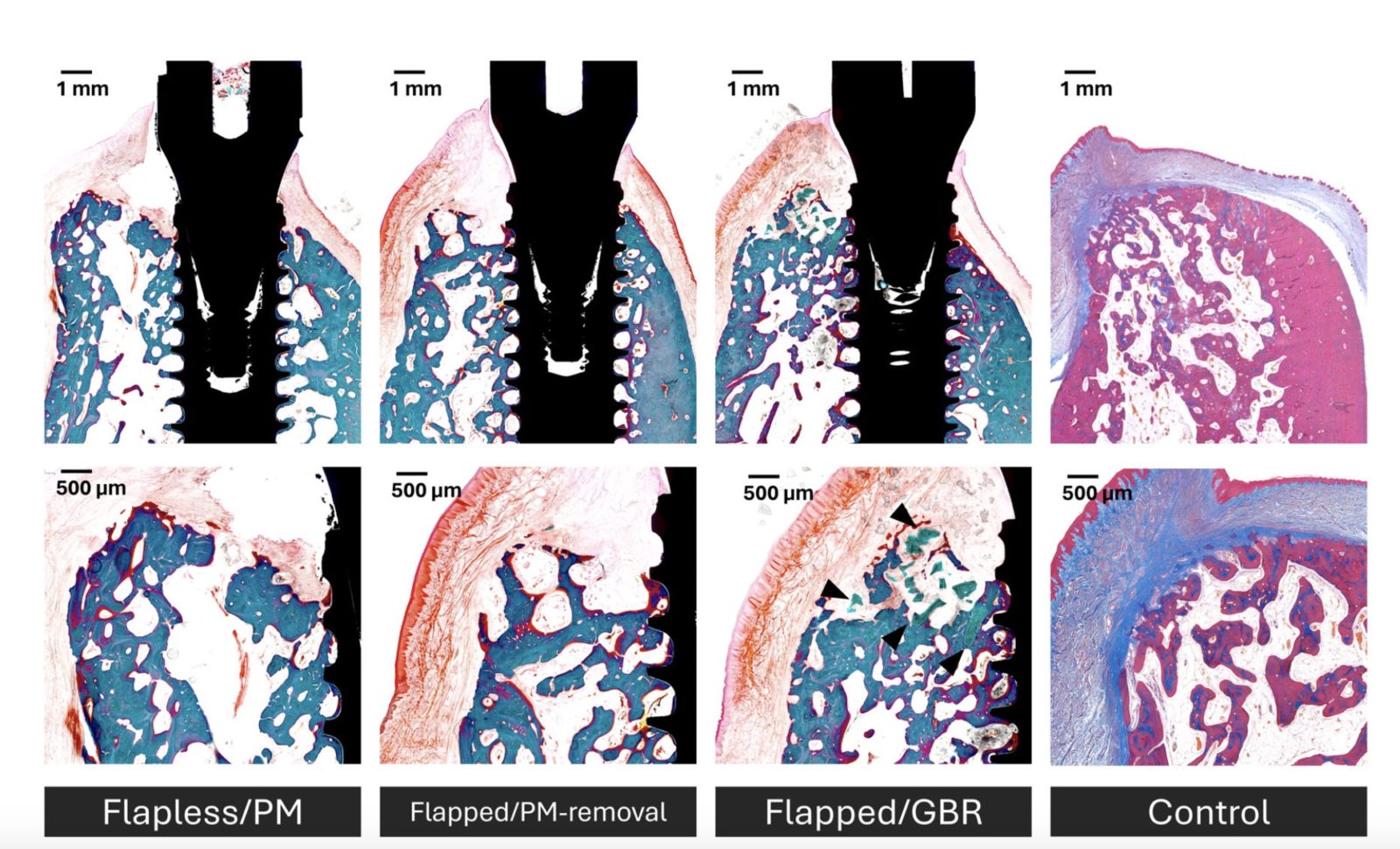
当院では、このタイプ2の時期を推奨し、患者さんにとって最良の治療結果を目指しています。
インプラント治療に関するご質問や不明点があれば、お気軽に当院にお問い合わせください。皆さまの健康と美しい笑顔を取り戻すために、私たちはここにいます。
上顎洞底挙上術③
2024年2月23日
今回は、上顎洞底挙上術に関連する、今年発表されたばかりの最新の研究成果をご紹介いたします。
論文タイトル:「APCs in sinus floor augmentation」
掲載誌:Periodontology 2000(2024年)
論文ページへ
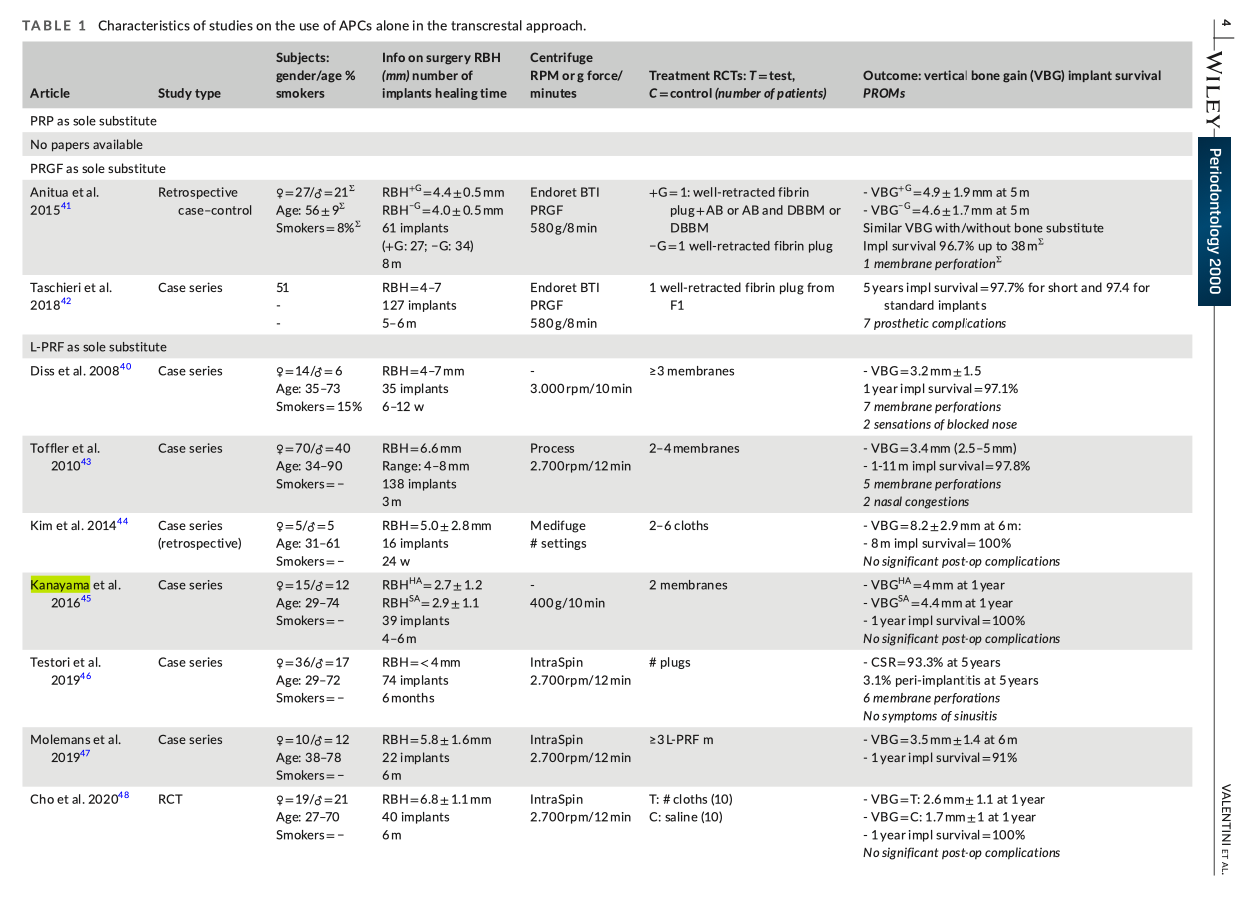
この論文は、上顎洞底挙上術における自己血小板濃縮液(APCs)の可能性に焦点を当てています。APCsには様々な種類がありますが、特にL-PRF(白血球と血小板が豊富なフィブリン)の利用が強調されています。以下、L-PRFの主な利点を簡潔にまとめました。
1. 自然な骨の増加: L-PRFの使用により、インプラント周囲の骨量が自然に増加します。これは、インプラントの安定性とその長期的な成功に不可欠です。
2. 治癒の促進: 手術後の回復を加速する成長因子がL-PRFに含まれており、迅速な治癒を促進します。
3. 上顎洞膜の保護: L-PRFは、上顎洞底挙上術中の上顎洞膜を保護し、穿孔が生じた場合の修復にも役立ちます。
4. 高い生体親和性: 患者様自身の血液から作られるため、拒絶反応のリスクが極めて低く、自然で安全な治療オプションです。
5. 術後の不快感の軽減: L-PRFは、術後の腫れや痛みを和らげ、快適な回復期間を提供します。
従来、上顎洞底挙上術では骨補填材の使用が一般的でした。しかし、この論文でも述べられているとおり、上顎洞底挙上術において骨補填材を必ずしも必要としないことが明らかになりました。適切な条件下では、患者様自身の再生能力だけで骨が形成されます。
※論文中のFigure
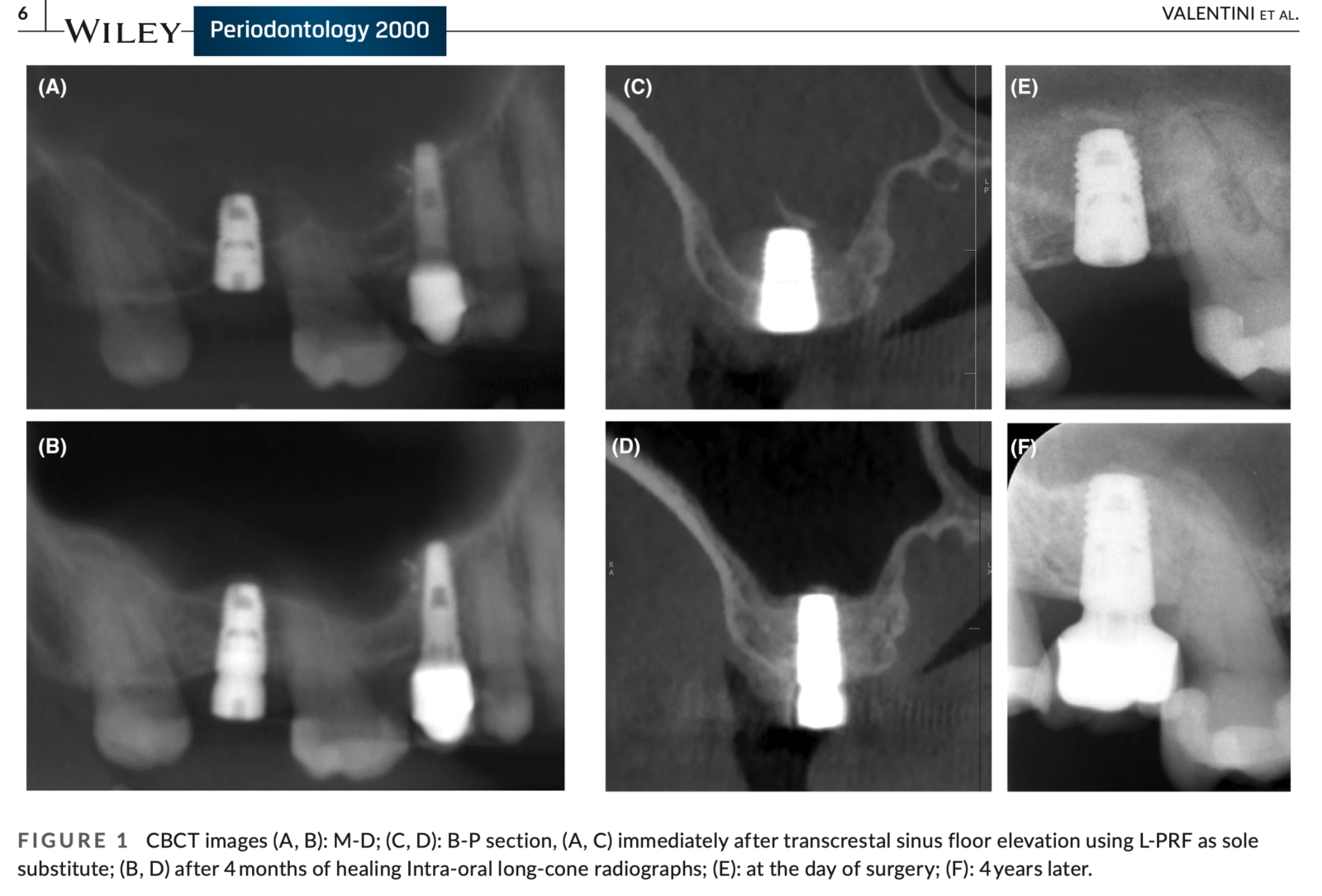
※論文中に、私が書いた論文も引用されています

当院では、L-PRFを用いた上顎洞底挙上術を行っており、患者様の自然な再生能力を最大限に活用する治療を提供しています。より良い口腔健康と生活の質の向上を目指している皆様、インプラント治療にご興味がある方は、ぜひ当院までお問い合わせください。
上顎洞底挙上術②
2024年2月13日
インプラント治療に興味をお持ちの皆さまや、歯科の専門知識を深めたい関係者の方々へ、今回も前回に引き続き、上顎洞底挙上術(サイナスリフト)に関する重要な研究成果をお伝えします。
今日ご紹介するのは、「Interventions for replacing missing teeth: augmentation procedures of the maxillary sinus」という題目の論文で、これは2010年に初めて公開され、2014年に改訂されたコクランレビューです。
2010年版
2014年版
この研究では、インプラント治療における一つの大きな課題である、上顎洞底挙上術の必要性とその有効性について検証しています。特に、インプラントを支えるための骨の量が少ない場合にどのようなアプローチが最適かに焦点を当てています。
2010年の研究結果からは、骨の量が1〜5mmしかない場合でも、移植骨を使わずとも上顎洞の粘膜を持ち上げることで十分なスペースを確保し、新しい骨を再生させる可能性があることが示されました。また、骨の高さが3〜6mmの場合には、より長いインプラントを埋め込むための大規模な骨造成手術よりも、シンプルに粘膜を挙上して短いインプラントを使用する方が、合併症のリスクが低いことが分かりました。
2014年の改訂版では、残存骨量が4mmから9mmのケースに対する最適な治療法についてはまだ確かな証拠が得られていないものの、上顎洞底挙上術を行うことで合併症のリスクが高まる可能性があると指摘されています。
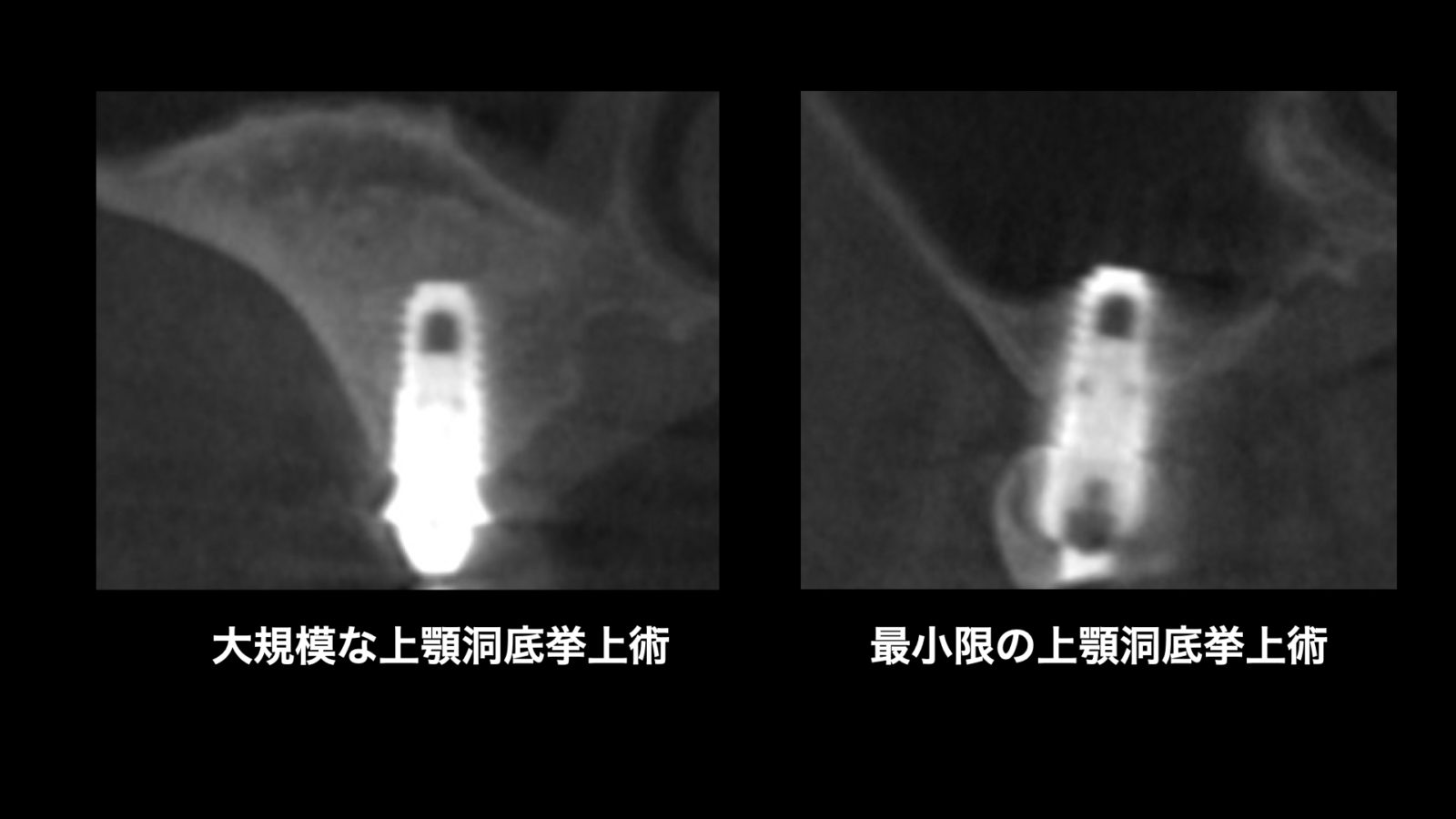
これらの知見は、近年では大規模な上顎洞底挙上術の必要性が疑問視され、より短いインプラントを使用した低侵襲な手術方法が推奨されるようになっていることを示しています。私自身、大規模な手術を得意とする背景を持ちながらも、患者様の利益を最優先に考え、不必要な手術は避けるべきだと常に心掛けています。
当院では、こうした最新の研究成果をもとに、より安全で患者様にとって負担の少ないインプラント治療を提供することに努めています。皆様が安心して治療を受けられるよう、常に最新の知識と技術でサポートいたします。